Wat is het plaveiselcelcarcinoom ?
Het plaveiselcelcarcinoom (verder afgekort als “PCC”) vormt ongeveer 10% van alle vormen van huidkanker die uw huidarts op het spreekuur ziet. Een andere medische term is “ spinocellulair carcinoom” (populairder gezegd het “spino”). Naar schatting worden er jaarlijks in Nederland meer dan 10.000 gevallen met een PCC ontdekt. Het PCC groeit sneller dan het basaalcelcarcinoom (verder afgekort als “BCC”). Wanneer het PCC niet behandeld wordt kan deze huidkanker wel uitzaaien. De tumor zal dan het eerst uitzaaien naar de lymfeklieren. Het PCC is daardoor kwaadaardiger dan het BCC. Indien dit carcinoom echter op tijd wordt behandeld is de prognose gunstig.
Bij wie komt plaveiselcelcarcinoom voor?
Deze vorm van huidkanker komt vooral voor bij de oudere persoon, vanaf de leeftijd van 60 jaar. Bij blanke personen die langdurig in tropische gebieden hebben gewoond kan PCC reeds op jongere leeftijd optreden. PCC komt vaker voor bij mannen dan bij vrouwen.
Hoe ontstaat plaveiselcelcarcinoom ?
De kwaadaardige veranderingen ontstaan in de cellen van de opperhuid.Er zijn een aantal risicofactoren bekend voor het verkrijgen van een PCC:
- Blootstelling aan ultra-violette (=UV) straling. men hoeft daarbij geen echte “zonaanbidder” te zijn geweest. Hiermee is te verklaren dat PCC vooral optreedt aan de zon blootgestelde delen van het lichaam zoals het gelaat, de kale schedel, onderarmen en handruggen.
- Erfelijkheid
- Huidskleur. Meestal blanke huidtypen
- Leeftijd. Vooral oudere mensen (leeftijd boven 70 jaar)
- Afweersysteem. Mensen met een verlaagd afweersysteem (bijv. AIDS, orgaantransplantaties, bloedkanker) lopen een verhoogd risico op het verkrijgen van een PCC omdat hun afweer niet of verminderd in staat is om (zon) beschadigde opperhuidcellen te herkennen en te herstellen.
- Huidziekten waarbij PCC’s vaker worden gezien zijn onder andere xeroderma pigmentosum, albinisme, (systemische) lupus eythematosus, open been, chronische osteomyelitis (bot ontsteking), oude brandwonden, röntgen bestraalde huid, en chronische fistels.
- UV therapie. Patiënten met psoriasis die langdurig en/of meerdere kuren met PUVA lichttherapie zijn behandeld lopen in hun latere leven ook een verhoogde kans op om een PCC te ontwikkelen.
- Een PCC kan ontstaan uit een huidaandoening die nog geen kanker zijn, maar dit wel kunnen worden. We spreken dan van een “premaligne” aandoening. Een voorbeeld van een premaligne aandoening is actinische keratose (“actinisch” = door UV straling ontstaan en “keratose” = hoornig plekje).
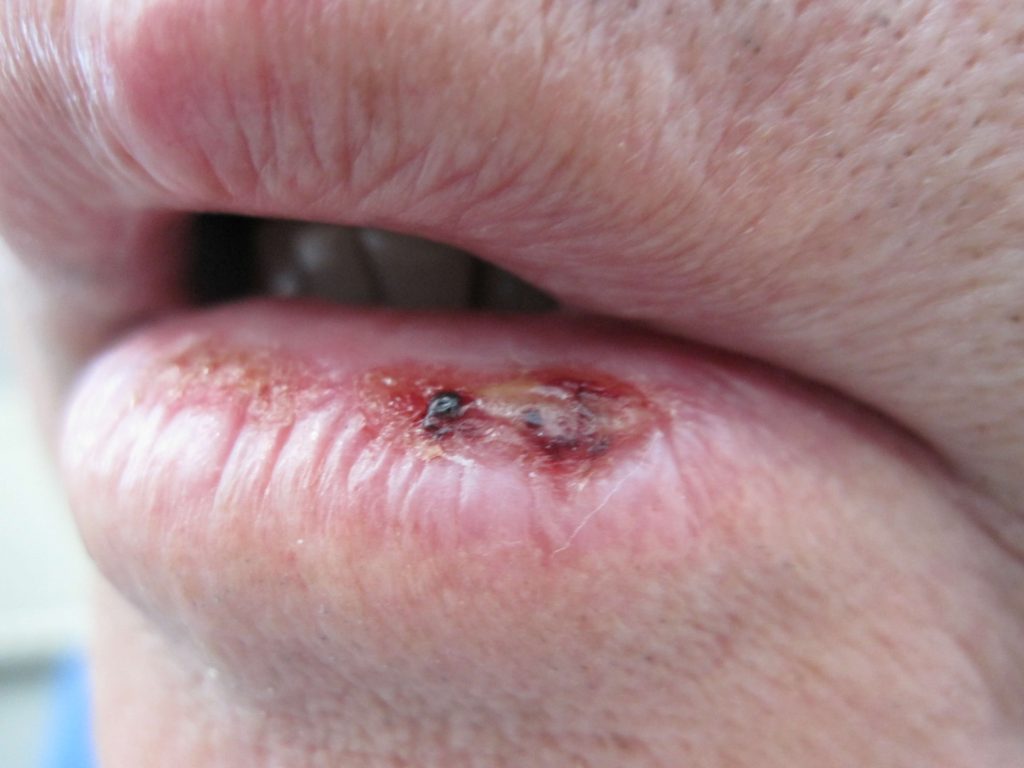
- Roken is geassocieerd met vormen van PCC die aan de onderlip zijn gelokaliseerd.
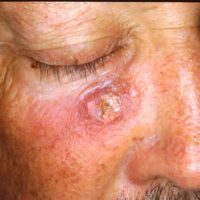
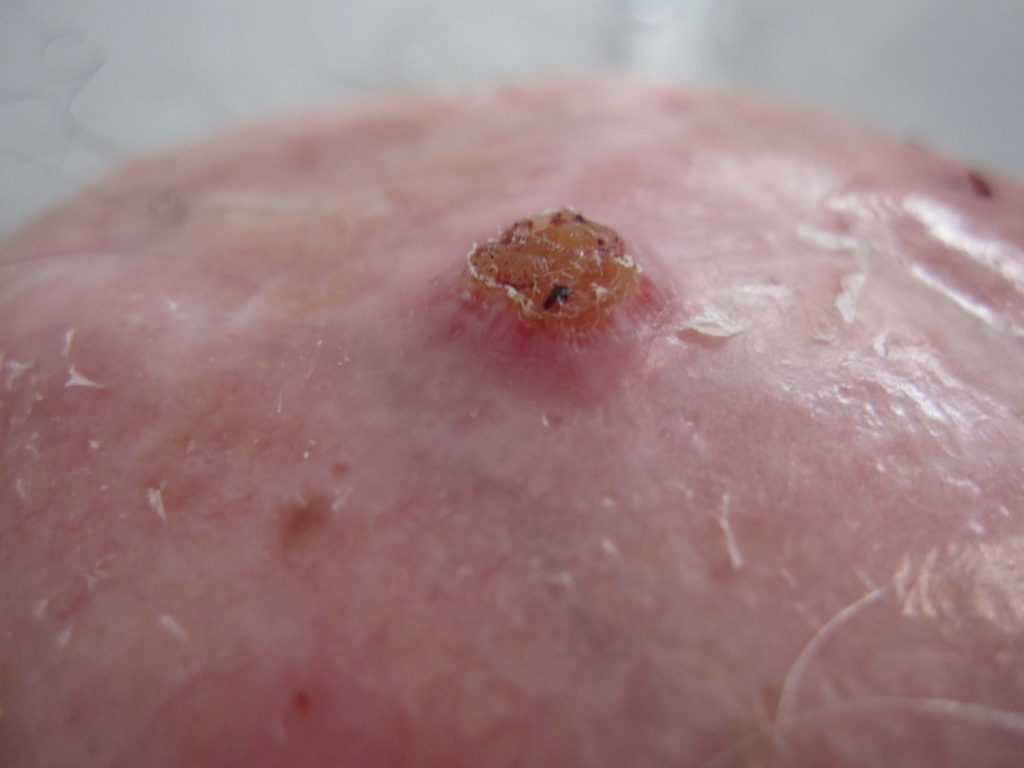
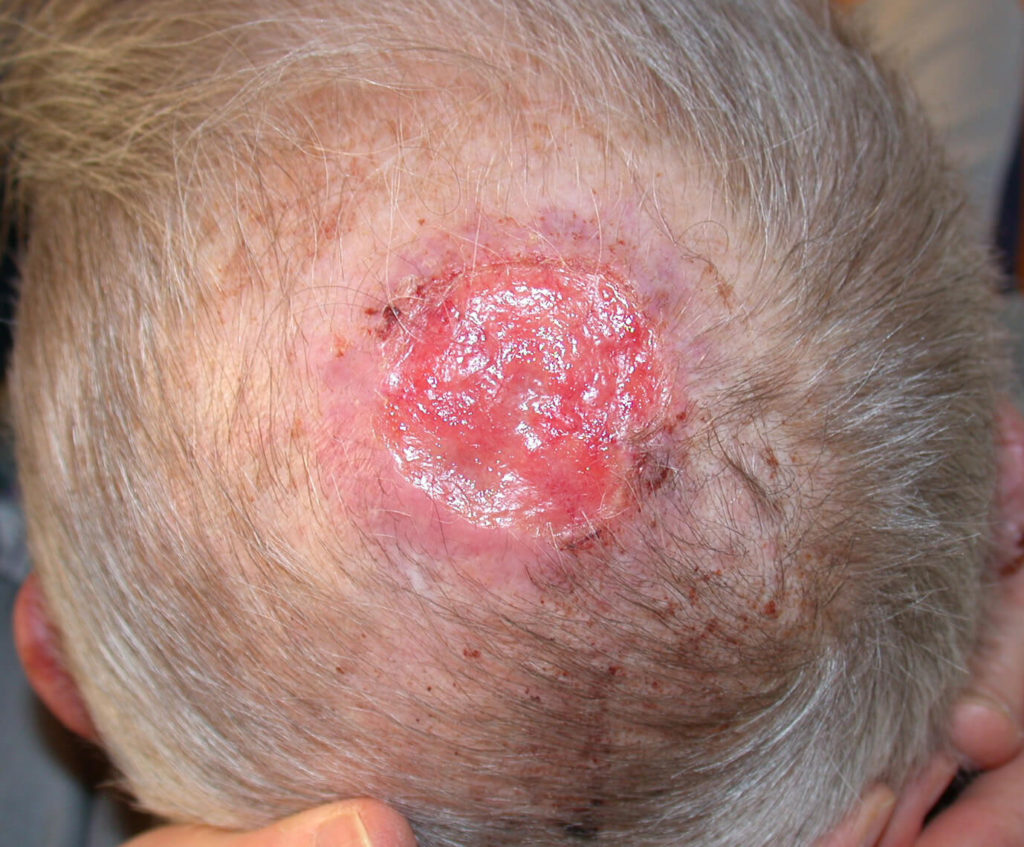
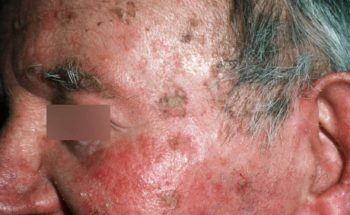
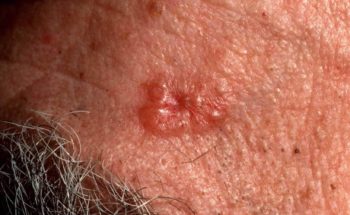
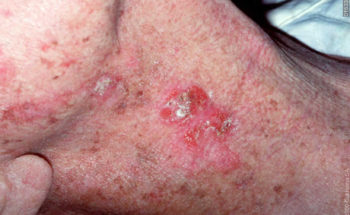
Hoe ziet plaveiselcelcarcinoom eruit ?
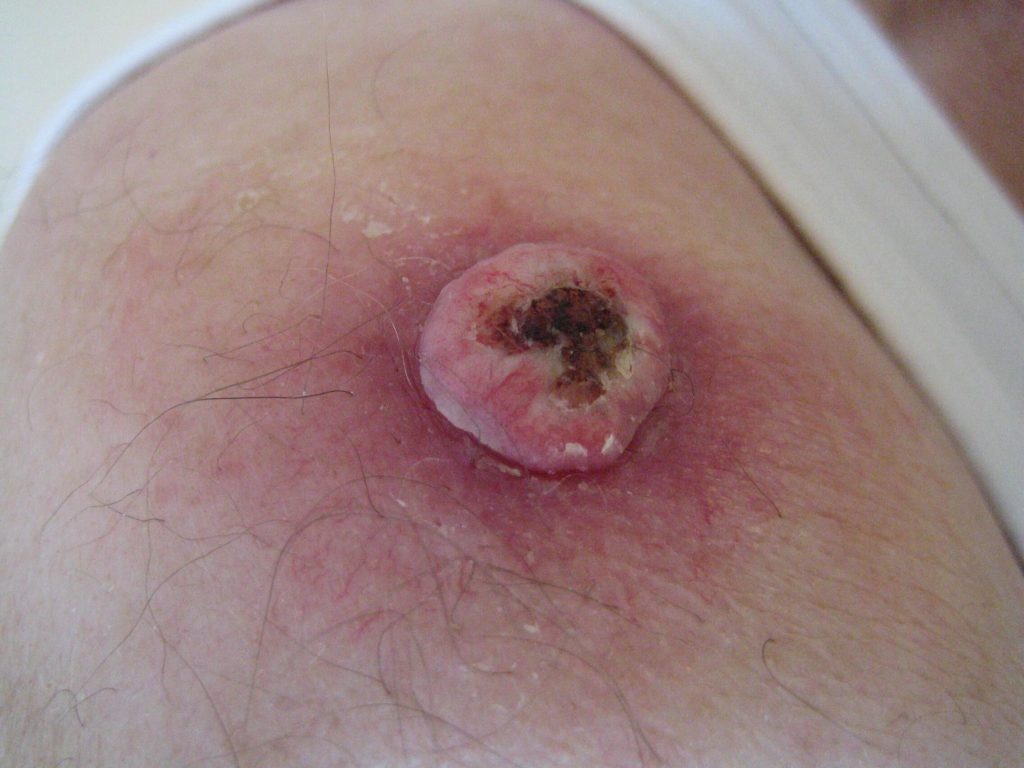
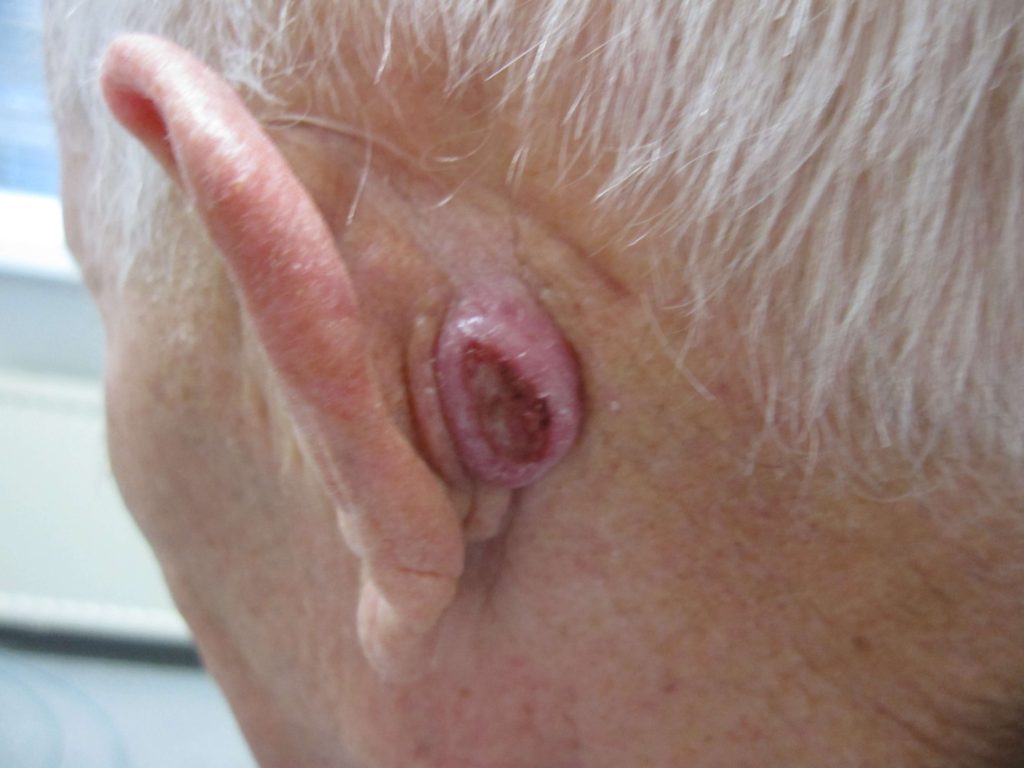
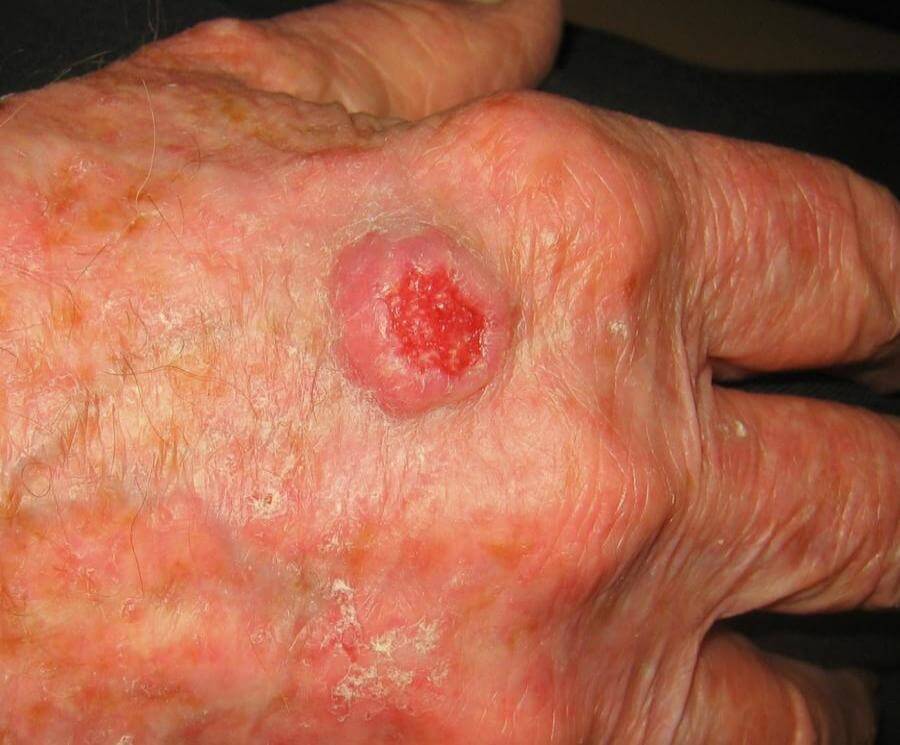
Een PCC begint meestal als een langzaam groeiend rozerood of huidkleurig knobbeltje met soms een schilferkorstje erop. Wanneer dit korstje loslaat, blijft er een oppervlakkig slecht genezend zweertje achter. In tegenstelling tot het BCC zien we bij het PCC niet de kenmerkende parelmoerglans en de verwijde bloedvaatjes in het knobbeltje. Het knobbeltje kan een grote tumor worden, met soms een afmeting van meer dan 1 cm in doorsnede. Voorkeursplaatsen zijn de aan zonblootgestelde delen van het lichaam waaronder het gelaat (berucht zijn het lipcarcinoom en PCC aan de oorschelp ), de onbehaarde schedel , hals, nek , bovenrug de borst, en ledematen (vooral onderarmen en handruggen). Een bijzondere vorm van PCC is gelokaliseerd aan de penis. De oorzaak van het peniscarcinoom is niet duidelijk; een relatie met een infectie door een kankerverwekkende virustype is nog niet echt hard aangetoond. Verder kan een PCC ook optreden aan de tong of elders in het mondslijmvlies.
Hoe wordt plaveiselcelcarcinoom vastgesteld ?
De diagnose PCC wordt meestal gesteld middels een huidbiopsie. De patholoog bepaalt meteen ook de stadium van het PCC. Dit laatste is van belang voor de te kiezen behandelvorm en de prognose.
Wat is de behandeling van het plaveiselcelcarcinoom ?
Er bestaan diverse behandelmethoden om een PCC te verwijderen. De keuze van behandeling is afhankelijk van een aantal factoren waaronder de groeiwijze van de tumor, de lokalisatie van de tumor en de leeftijd en algehele gezondheid van de patiënt. Uw huidarts zal u uitleggen voor welke behandeling u in aanmerking komt en waarom.
Er worden in alle gevallen 2 belangrijke voorwaarden nagestreefd:
1. de tumor dient in z’n geheel (radicaal) te worden verwijderd
2. het mooiste cosmetische eindresultaat dient te worden bereikt.
Een PCC komt in het algemeen NIET in aanmerking voor behandeling met cryochirurgie (bevriezen) of coagulatie (branden).
Uw huidarts kan kiezen uit de volgende behandelmethoden:
I. OPERATIEVE VERWIJDERING
– Excisie. Het wegsnijden van de tumor met hechting. Soms wordt u hiervoor doorverwezen naar de plastisch chirurg. Een recidief tumor wordt bij voorkeur weggesneden.
– Mohs chirurgie. Bij deze techniek haalt de opererende arts in dunne laagjes de tumor weg. Laag voor laag, iedere keer controlerend onder de microscoop. Dit wordt herhaald totdat de tumorplaats geheel tumorcelvrij is. Chirurgie volgens Mohs wordt toegepast bij tumoren op moeilijke plaatsen (neus, oor, mond en bij het oog) of op speciale indicaties. Deze operatieve methode is in Nederland nog geen standaardbehandeling voor het plaveiselcelcarcinoom.
II. NIET-OPERATIEVE BEHANDELVORMEN
– Radiotherapie (bestraling). Indien u hiervoor in aanmerking komt, wordt u doorverwezen naar de radiotherapeut(e).
Hoe kunt u voorkómen dat u een plaveiselcelcarcinoom krijgt ?
Overmatige blootstelling aan UV stralen is een belangrijke risicofactor voor het krijgen van een plaveiselcelcarcinoom. Daarom raden wij u aan om minder in de zon te vertoeven en het gebruik van de zonnebank te vermijden. Het op de juiste manier gebruiken van een zonnebrandmiddel met een hoge beschermingsfactor (factor 30 of hoger) maar vooral het dragen van beschermende kleding en hoofddeksel is ook van groot belang. Hierbij moet men bedenken dat een zonnebrandmiddel niet bedoeld is om langer in de zon te kunnen zitten. Dit middel is bedoeld om, gedurende de tijd dat u in de zon bent, de huid te beschermen tegen de schadelijke effecten van UV straling. Meer tips hierover vindt u in de folders “Verstandig Zonnen” en “Zonnebrandmiddelen”.
Wat is de prognose voor het plaveiselcelcarcinoom ?
Men dient te blijven opletten op het ontstaan van nieuwe PCC’s op andere plaatsen. Ook kan een uitzaaiing naar de lymfeklieren na enige tijd nog optreden. U zult 5 jaar lang onder controle blijven bij uw huidarts. Tijdens deze bezoeken onderzoekt uw huidarts uw huid op een recidief tumor en op nieuwe PCC’s, waarbij ook de lymfeklierstations lichamelijk worden onderzocht.
Vindt u dit artikel nuttig?
Vraag het de huidarts
De meest gestelde vragen over Huidkanker op een rijtje.- Komt huidkanker vaak voor op de neus?
- Is huidkanker erfelijk?
- Wat is het acraal melanoom ?
- Wat betekent de “Breslow dikte” bij een melanoom ?
- Kan huidkanker uitzaaien ?
- Wordt een melanoom altijd veroorzaakt door teveel zon op je huid ?
- Ik ben geen zonaanbidder, en toch heb ik nu huidkanker, hoe kan dat ?
- Bij mij is onlangs huidkanker vastgesteld, mag ik nu nooit meer in de zon ?