Wat is dermatomyositis ?
Dermatomyositis is een zeldzame auto-immuun aandoening die gekenmerkt wordt door ontsteking van de huid en spieren (dermato = huid; myo = spier =; itis = ontsteking). Deze ziekte is nog zeldzamer dan SLE of systemische sclerodermie. Volgens diverse studies zou tussen de 0.5 en 8 per 100.000 mensen eraan lijden. Vrouwen zijn twee keer zo vaak aangedaan dan mannen. Dermatomyositis komt ook voor bij kinderen, naar schatting 1.9 per miljoen kinderen onder de 16 jaar. Hierbij komt de ziekte 5 keer vaker voor bij meisjes dan bij jongens. Bij volwassenen begint de ziekte zich voor het eerst tussen de 40ste en 60ste jaar te openbaren; bij kinderen gebeurt dit meestal al vóór de tiende jaar. Dermatomyositis komt voor bij alle rassen van de wereld.
Hoe ontstaat dermatomyositis ?
De precieze oorzaak van dermatomyositis is onbekend. Wel zijn er vele mogelijke theorieën bekend rondom het ontstaan van deze aandoening
- Auto-immuunziekte. Dermatomyositis wordt beschouwd als een auto-immuunziekte; een afwijking van het eigen afweersysteem. Ons afweersysteem beschermt ons tegen lichaamsvreemde indringers zoals virussen en bacteriën. Door een stoornis in dit systeem wordt het lichaamseigen niet meer onderscheiden van het lichaamsvreemd, zodat de lichaamseigen deeltjes (meestal bepaalde cellen) juist een prooi worden van het afweersysteem, zodat het afweersysteem ons niet beschermt maar aanvalt. Bij dermatomyositis kunnen in de meeste gevallen bepaalde antistoffen gevonden worden in het bloed die gericht zijn tegen bepaalde deeltjes die voorkomen in huid- en spiercellen.
- Erfelijkheid. Hoewel er aanwijzingen zijn dat erfelijke factoren een rol spelen bij dermatomyositis lijkt de ziekte niet vaker in families voor te komen.Wel is de ziekte bij eeneiige tweelingen vastgesteld.
- Geneesmiddelen. Bepaalde geneesmiddelen kunnen een ontsteking van de spieren uitlokken. Voorbeelden hiervan zijn penicillamine, colchicine, corticosteroïden, ethanol, hydralazine, fenytoïne en procainamide
- Kanker. Dermatomyositis komt vaak samen voor met bepaalde vormen van kanker (lees ook verderop). De kans hierop is ongeveer 29%, maar stijgt naar 40% bij patiënten ouder dan 40 jaar en zelfs naar 66% bij mannelijke patiënten boven de 40 jaar. Volgens deze theorie maken de tumorcellen stoffen aan die lijken op deeltjes die voorkomen in huid-en spiercellen. Het afweersysteem herkent deze deeltjes onterecht als lichaamsvreemd, waardoor er dus een auto-immuunreactie ontstaat. Uit de literatuur zijn bepaalde kankers die ontstaan in de longen, borst, vrouwelijke geslachtsdelen, maag, darm, nieren of zaadbal gerelateerd aan dermatomyositis. Bij 40% van de gevallen werd dermatomyositis eerder ontdekt dan de kanker, bij 26% tegelijkertijd en bij 34% ontstond de kanker eerder dan de dermatomyositis.
Wat zijn de symptomen van dermatomyositis ?
De verschijnselen aan de huid en spieren zijn erg verschillend van patiënt tot patiënt. De volgende mogelijke uitingsvormen van de ziekte zijn mogelijk:
1. KLASSIEKE DERMATOMYOSITIS
Meestal beginnen eerst de spierafwijkingen en daarna pas de huidverschijnselen. Soms ontstaat echter eerst de kenmerkende huiduitslag (lees verder) en daarna pas de spierafwijkingen.
HUID
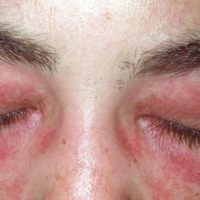
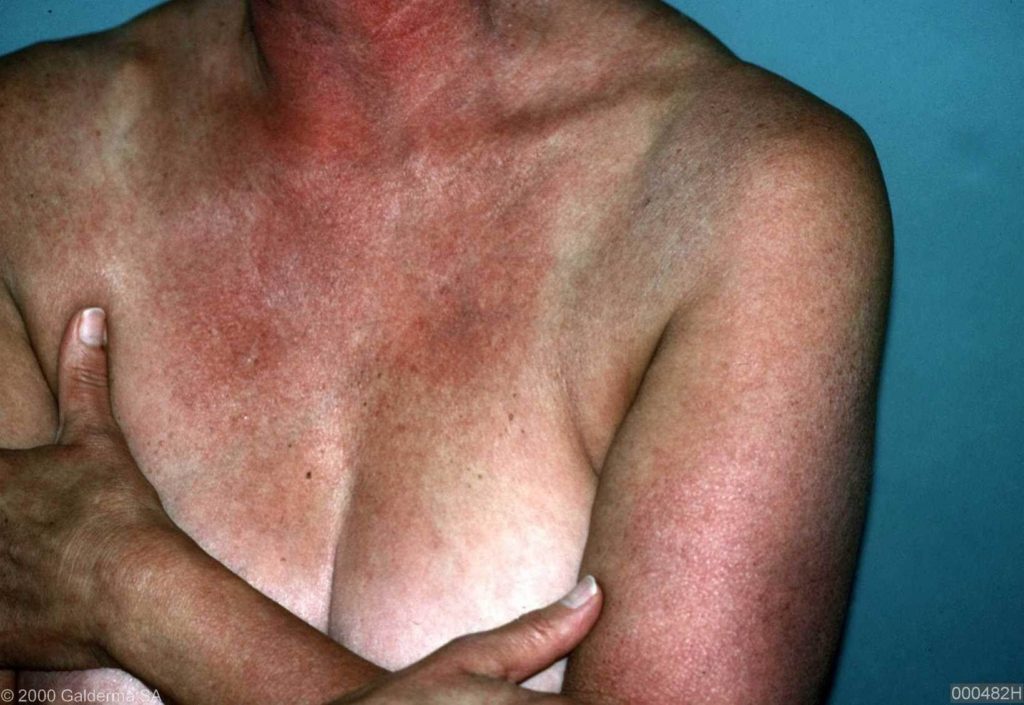
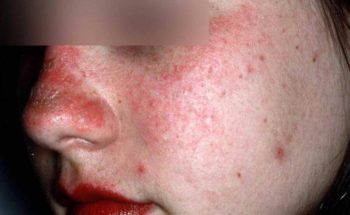
– Huiduitslag. Acuut ontstane rode tot rood-paarse uitslag met zwellingen en schilfering in het gelaat, met name aan de oogleden, jukbeenderen , voorhoofd en slapen. Ook het V-vormige decolleté gebied is vaak aangedaan. Deze uitslag wordt ook wel genoemd het “heliotroop erytheem” (letterlijk = zongerelateerde roodheid) genoemd omdat de afwijkingen op zonblootgestelde delen voorkomen. Soms is de uitslag vlindervormig aan de wangen.
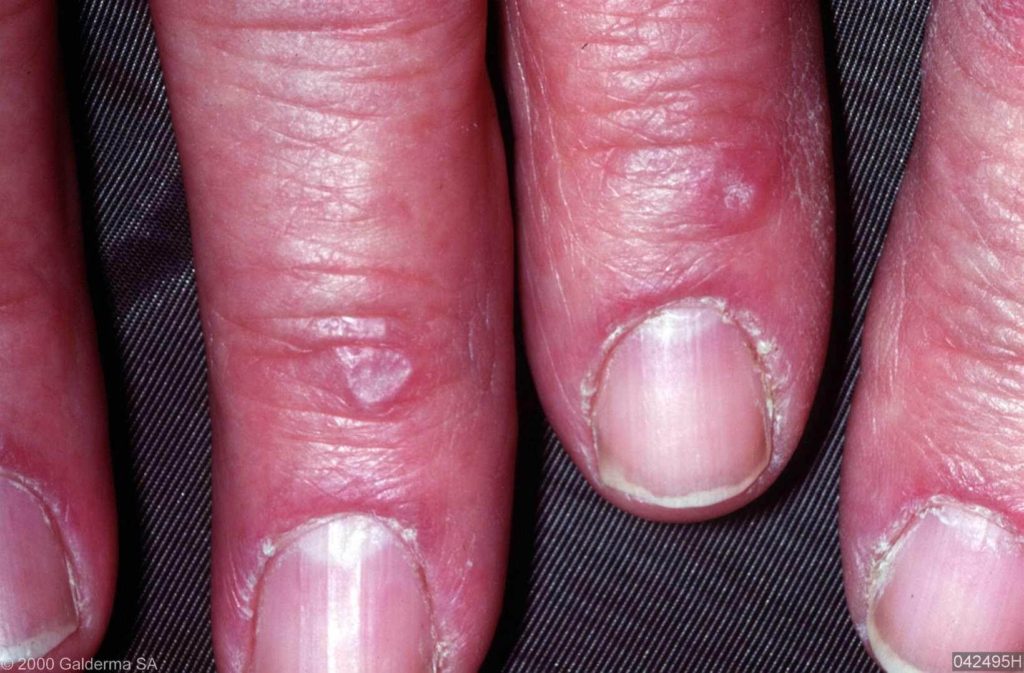
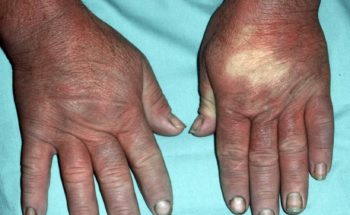
– Gottronse papels. Dit zijn kleine platte rode of paarsrode bultjes aan de gewrichten met name op de knokkels, de ellebogen, knieën en de enkels.
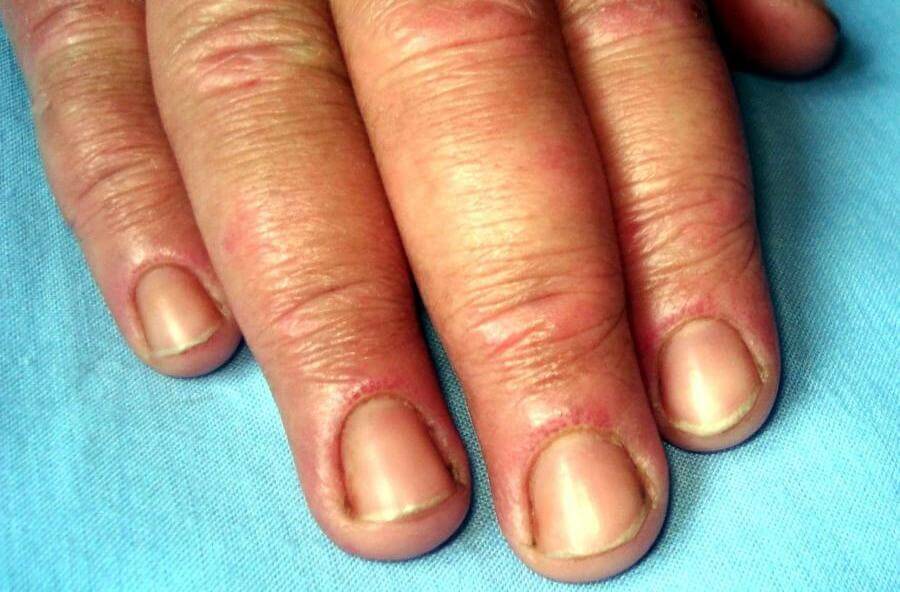
– Verwijde vaatjes aan de vingers (capillary loops). Hierbij zien we onderaan de nagel kleine verwijde bloedvaatjes, zoals je deze ook kan aantreffen bij patiënten met lupus erythematosus en sclerodermie.
– Vasculitis. Ontsteking van de bloedvaatjes. Stervormige of vertakte vaatpatronen in de huid die neigen tot vorming van zweertjes.
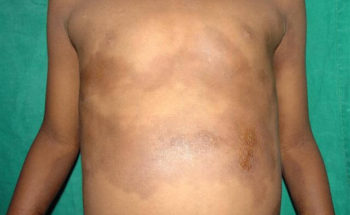
– Kalkafzettingen (calcinosis cutis). Deze voelen aan als harde bultjes in de huid die ook kunnen gaan zweren. De oorzaak is stapeling van kalk in huid en vetweefsel, spieren, pezen en gewrichtskapsels, vooral van schouder – en bekkengordel, ellebogen en handen. Kalkafzetting treedt op bij meer dan de helft van de kinderen met dermatomyositis en bij 15% van de volwassenen. Het gevaar van kalkafzettingen in de spieren is het blijvend functieverlies (door contracturen) van de aangedane ledemaat. Kalkafzettingen worden door sommigen beschouwd als een goed teken voor overleving.
– Andere huidverschijnselen zijn ook mogelijk zoals dunner worden van de huid, pigmentverschuvingen, erythema nodosum, erythema multiforme, urticaria, lichtovergevoeligheid, overmatig zweten, overbeharing, lichen planus – en psoriasis – achtige huidafwijkingen. Soms kan de gehele huid rood en ontstoken zijn (erytrodermie). Het Raynaud fenomeen treedt op bij 10% van de volwassen patiënten maar is zeldzaam bij kinderen.
SPIEREN
In het begin zijn de ontstoken spieren gezwollen, later krimpen ze juist in (dit laatste heet “atrofie”). De spierontsteking geeft pijnklachten en spierzwakte, vooral van de grote spiergroepen. De patiënt heeft bijv. moeite met haren kammen, (trap)lopen en opstaan vanuit een zittende of liggende houding. Er bestaat een kenmerkende gelaatsuitdrukking; depressief en vermoeid.. Door aantasting van de spieren van de tong, keel, strottenhoofd en slokdarm kunnen er klachten zijn van nasale spraak, hoesten, verslikken of slikstoornissen. Bij ernstige gevallen ontstaan er ademhalingsproblemen door verminderde werking van de borstkasspieren. Hierdoor bestaat er risico op luchtweginfecties. Bij eenderde van de gevallen is ook de hartfunctie aangetast, met gevaar op ritmestoornissen en uiteindelijk hartstilstand.
Bij de meeste patiënten bestaat er naast de huid – en spierklachten ook een algemeen gevoel van ziek-zijn met koorts.
2. POLYMYOSITIS
We spreken van “polymyositis” wanneer de eerder genoemde spierafwijkingen optreden zonder of met minimale huidafwijkingen.
3. DERMATO- OF POLYMYOSITIS BIJ KINDEREN
Wanneer dermatomyositis optreedt op kinderleeftijd is deze meestal ernstiger dan bij volwassenen. De prognose is variabel. Zo ontstaan kalkafzettingen vaker op bij kinderen; door de zo ontstane contracturen van de spieren is de kans op blijvende invaliditeit groter. Ook zien we bij kinderen meer uitgebreide tekenen van vaatontsteking in de huid soms ook in de spieren, vetweefsel en zelf maagdarmkanaal. Het duurt vaak jaren vóórdat de ziekte uitgeblust is.
4. DERMATO- OF POLYMYOSITIS IN ASSOCIATIE MET KANKER
De aandoening wordt vaak samen voor met bepaalde vormen van kanker. Voorbeelden zijn kanker van de slokdarm, longen, borst, baarmoeder, eierstok, darm en nieren. De kans dat kanker en dermatomyositis samen bij 1 patiënt wordt gevonden is groter bij gevallen boven de 40 jaar.
5. MIXED CONNECTIVE TISSUE DISEASE (MCTD).
Deze medische term geeft aan dat er bij één patiënt meerdere systeemziekten aanwezig kunnen zijn zoals:
- dermatomyositis / polymyositis
- systemische lupus erythematosus
- sclerodermie
- syndroom van Sjögren en,
- rheumatoïde arthritis
6. DERMATOMYOSITIS EN ZWANGERSCHAP
Tijdens zwangerschap kan de ziekte verergeren bij 50% maar kan ook verminderen bij 20% van de gevallen. Ook kan de ziekte zich juist tijdens zwangerschap voor het eerst openbaren. De kans op verlies van de baby is 50%, de helft van de zwangerschappen eindigt voortijdig. Over het algemeen is de vruchtbaarheid van een vrouw met dermatomyositis afgenomen. Er wordt aangeraden om de zwangerschap te “plannen” op het moment dat de ziekte zich in een rustige fase bevindt.
Hoe wordt de diagnose van dermatomyositis gesteld ?
1. Bloedonderzoek. Specifieke spierenzymen worden in het bloed bepaald; deze zijn bij dermatomyositis flink verhoogd. Verder wordt onderzoek gedaan naar de algemene bloedfuncties en functies van specifieke inwendige organen zoals de lever en nieren. Ook wordt het bloed nagekeken op de aanwezigheid van andere auto-immuunziekten.
2. Verwijzing naar de neuroloog.De neuroloog verricht een specifiek onderzoek van de spierfunctie (de zogenaamde elektromyografie). De diagnose wordt verder ondersteund door de typische bevindingen van het spierbiopsie; onder plaatselijke verdoving wordt hiervoor een stukje spierweefsel operatief bij u verwijderd.
3. Verwijzing naar andere specialismen. Indien bij u andere symptomen worden gevonden die kunnen wijzen op afwijkingen van de inwendige organen of een inwendige kanker wordt u voor verder onderzoek doorverwezen naar de internist, chirurg, of gynaecoloog.
Wat is de behandeling van dermatomyositis ?
AFWEERREMMENDE MIDDELEN
Dermatomyositis wordt het beste behandeld met orale afweerremmende middelen. De eerste keus is prednisolon in hoge dosering . Vaak wordt er na 3 maanden gekeken of er verbetering optreedt van de spierfunctie (meer kracht ? , meer energie ?). Indien er sprake is van een goed respons kan de dosis afgebouwd worden. Indien er nog geen verbetering optreedt wordt dit middel vaak gecombineerd met andere afweerremmende middelen, zoals azathioprine, cyclofosfamide, methotrexaat of ciclosporine. Kwaadaardige processen in het lichaam dienen uiteraard ook meebehandeld te worden.
IMMUNOGLOBULINE THERAPIE
Bij deze, vrij nieuwe methode, wordt via een infuus, voor een periode van 5 dagen speciale antistoffen (= immunoglobulines) toegediend. Deze behandeling grijpt in op de autoimmuuntheorie, die bij dermatomyositis van toepassing is. Deze speciale antistoffen zouden in staat zijn om de antistoffen bij dermatomyositis in de bloedbaan weg te vangen, waardoor deze geen schade meer kunnen aanrichten. Uit studies is gebleken dat de toediening van immunoglobulines in combinatie met prednisolon heeft geleid tot een hoger succespercentage (meer terugkeer van spierkracht en verdwijnen van huidverschijnselen) dan behandeling met prednisolon alleen. De behandeling met immunoglobulines wordt nog niet als standaardtherapie voor dermatomyositis beschouwd en wordt alleen verricht in gespecialiseerde (academische) centra.
HUIDAFWIJKINGEN
Deze worden zonodig behandeld met een uitwendige corticosteroïden. Kalkafzettingen worden behandeld met injecties met corticosteroïden, antistollingstherapie of oraal aluminiumzouten. Soms is een operatie noodzakelijk om de grootste kalkmassa’s te verwijderen.
Wat kunt u zelf doen aan dermatomyositis ?
In het begin van de ziekte is bedrust van belang. Bij de eerste tekenen van herstel kan men al voorzichtig met oefentherapie beginnen om contracturen van de spieren te helpen voorkomen. Hiervoor zal de fysiotherapeut ingeschakeld moeten worden.
Wat is de prognose van dermatomyositis ?
Dermatomyositis is een potentieel levensbedreigende aandoening. De doodsoorzaken zijn meestal luchtweginfecties of hartfalen. De sterftekans is niet goed aan te geven en is met name afhankelijk van de algemene conditie van de patiënt, het wel – of niet aanwezig zijn van een inwendige kanker en de respons op therapie. In enkele gevallen kunnen kinderen met dermatomyositis genezen zonder restverschijnselen.
Vindt u dit artikel nuttig?