Wat is het Raynaud fenomeen ?
Het Raynaud fenomeen (afgekort als “RF”) is een aanvalsgewijs optredende verkleuring van de vingers bij blootstelling aan kou en soms bij emotie. Het RF komt vaker voor bij vrouwen als bij mannen. Volgens studies heeft 3-5% van de mannen en 15-20% van de vrouwen er last van. Dit fenomeen werd voor het eerst in 1862 beschreven door Maurice Raynaud. Het is onbekend of het RF minder voorkomt in landen met een warm klimaat.
Hoe ontstaat het Raynaud fenomeen ?
Het RF wordt veroorzaakt door een verstoring in de regulatie van de bloedtoevoer naar de betreffende lichaamsdelen tijdens blootstelling aan kou. Er bestaan twee vormen, de primaire RF (PRF) en de secundaire RF (SRF). Het PRF komt vaker voor dan het SRF.
PRIMAIRE RF (PRF)
Hierbij is er geen oorzakelijke factor of bijkomende ziekte aanwijsbaar.
SECUNDAIRE RF (SRF)
De volgende factoren of ziekten zijn gerelateerd aan het SRF
- Bindweefselziekten: sclerodermie, CREST syndroom, systemische lupus erythematosus, syndroom van Sjögren, mixed connective tissue disease, reumatoïde arthritis, polydermatomyositis, overlap syndromen
- Vasculitis: w.o. tromboangiitis obliterans (ziekte van Buerger), polyartritis nodosa, Wegener granulomatosis
- Geneesmiddelen: ergotaminepreparaten of methysergide (anti-migraine middelen), bêta-blokkers (tegen hoge bloeddruk en angina pectoris), bleomycine , vinblastine en ciclosporine (bij behandeling van kanker), clonidine (tegen hoge bloeddruk, migraine), bromocriptine (tegen ziekte van Parkinson), imipramine (tegen depressie) of een orale anticonceptie pil.
- Hyperviscositeit (Stroperige) bloed: polycythemie, cryoglobulinemie, monoklonale gammopathie.
- Aderverkalking: atherosclerose, vooral bij rokers.
- Zenuw aandoeningen: na een beroerte aangetaste ledemaat, multipele sclerose, polio, capaal tunnel syndroom en thoracic outlet syndrome.
- Beroepsgebonden: veroorzaakt door werken met trillende machines (drilboor). Ook bij typisten, pianisten en slagers (vleeshakkers) komt RF vaker voor.
Wat zijn de symptomen van het Raynaud fenomeen ?
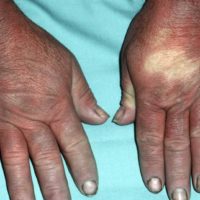
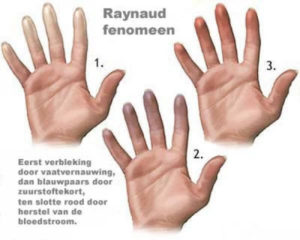
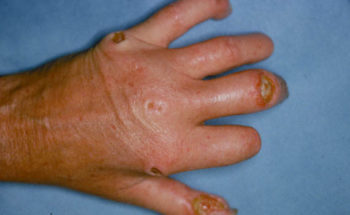
Kenmerkend voor het RF is het aanvalsgewijs optreden van kleurverandering van de huid die in drie duidelijke fasen verloopt. Eerst ontstaat er een bleekheid als gevolg van een vaatvernauwing van de slagaderen. Dan volgt er een blauwe verkleuring als gevolg van de afgenomen zuurstofaanbod. Aan het einde van de aanval treedt er roodheid op, doordat de bloedvaatjes massaal gaan verwijden. Tijdens de aanval zijn de vingers koud, is het gevoel verminderd en kan pijn optreden. Gedurende de roodheid fase kunnen er tintelingen optreden en kunnen de vingers ook gezwollen zijn. Het PRF treedt dubbelzijdig en symmetrisch op, waarbij er een scherpe begrenzing van de verkleuringen wordt gezien. Het SRF kan enkelzijdig en asymmetrisch optreden en veroorzaakt meestal meer pijn. Een aanval kan uitgelokt worden door kou, emotie, trillende apparatuur en het bedienen van toetsenbord. Sommigen hebben echter meer permanente klachten. Bij de meeste patiënten blijven de verschijnselen beperkt tot de handen en vingers. Soms doen ook de tenen mee, en in zeldzame gevallen ook de neuspunt, de oren en tongpunt. Vrouwen merken soms een hormonale invloed waarbij de klachten wisselen tijdens de menstruele cyclus en toenemen door het gebruik van de anticonceptie pil, met vaak een afname tijdens zwangerschap en de menopauze. Het beeld van RF is wisselend van patiënt tot patiënt: milde pijnloze bleekheid van een enkele vinger aan de ene kant, ernstige zuurstoftekort (blauwpaarse verkleuring) met zweertjes en weefselversterf aan de vingertoppen aan de andere kant.
Het RF dient te worden onderscheiden van de volgende aandoeningen:
– Perniones (wintervoeten): vooral aan de zijkanten van de tenen en aan de hiel voorkomende jeukende, branderige, rode verkleuringen, soms met eeltvorming. Onschuldig.
– Acrocyanose: zweterige, meer permanente roodpaars verkleurde koude handen en voeten, meestal onschuldig, soms bij auto-immuunziekten en vaatafwijkingen
– Livedo reticularis: netvormige paarswitte verkleuring van vooral voeten en bovenbenen
– Erytromelalgie: aanvalsgewijs optreden van branderige, rode en gezwollen handen en/of voeten uitgelokt door warmte ( dus niet door kou).
Hoe wordt de diagnose van het Raynaud fenomeen gesteld ?
De diagnose criteria voor een PRF zijn (volgens Allen en Brown, 1932):
- dubbelzijdig en symmetrisch optreden van de verkleuring
- afwezigheid van huidafwijkingen (zoals weefselversterf)
- aanwezigheid van normale arteriële perifere pulsaties
- afwezigheid van een oorzakelijke ziekte, wanneer de symptomen langer dan 2 jaar bestaan.
Het is gebleken dat het RF jarenlang de enige voorbode kan zijn van een bindweefselziekte dat zich pas later kan ontwikkelen.
Volgens LeRoy en Medsger (1992) kan de diagnose PRF gesteld worden indien er:
- sprake is van een aanvalsgewijs optreden van bleke en blauwe verkleuring van de vingers
- geen bewijs is van een ziekte van de bloedvaten
- geen afwijkingen zijn aan de huid van de vingertoppen
- een normale patroon is van de haarvaatjes van het nagelbed
- een negatieve ANA test en een normale bloedbezinking wordt gevonden.
De leeftijd van het ontstaan van de eerste symptomen geeft vaak een aanwijzing voor het type RF: Ontstaat het RF op jonge (tiener) leeftijd dan is de kans groot dat er sprake is van het PRF. Wanneer het RF echter op oudere leeftijd ontstaat (> 35ste jaar) dan kunnen we te maken hebben met het SRF en dient een onderliggende ziekte te worden uitgesloten.
AANVULLENDE ONDERZOEKEN
Er wordt altijd eerst een oriënterend bloedonderzoek gedaan. Wanneer er bij analyse van het klachtenpatroon en het lichamelijk onderzoek geen tekenen zijn van een onderliggende ziekte, plus de zogenaamde “ANA antistoffen in het bloed afwezig is, is de diagnose PRF het meeste waarschijnlijk. In alle andere gevallen wordt er aanvullende onderzoeken gedaan, meestal volgt dan ook een doorverwijzing naar de internist.
Wat is de behandeling van het Raynaud fenomeen ?
Wanneer “leefregels” niet voldoende werken of wanneer de klachten ernstig zijn kan een medische interventie nodig zijn. Doordat het ontstaansmechanisme van RF zo complex is, zijn er vele verschillende middelen in de literatuur beschreven die niet allemaal even werkzaam zijn.
VAATVERWIJDENDE MIDDELEN
Vaatverwijdende middelen zijn werkzaam bij niet meer dan 50% van de patiënten.
– Calcium antagonisten. Deze groep middelen lijkt nog steeds het meest werkzaam te zijn bij zowel PRF als SRF. Calciumantagonisten zorgen voor vaatverwijding en remmen ook de functie van bloedplaatjes. Voorbeelden zijn nifedipine, amlodipine en diltiazem. Deze middelen verminderen zowel de frequentie, de duur als de ernst van de aanvallen.
– Prostaglandines. Deze stoffen remmen ook de bloedplaatjesfunctie, maar hebben mogelijk ook effecten op de regulatie van bloedvaatjes in de handen. Voorbeelden zijn prostaglandine E1 (PGE1) en prostacyclines (iloprost). Deze middelen worden via een infuus toegediend, tijdens een ziekenhuisopname. Zij worden toegepast bij de behandeling van ernstige RF met optreden van zweertjes aan de vingertoppen.
– Andere middelen zijn ook in de literatuur beschreven, maar hebben wisselende resultaten, zoals ketanserine, hydralazine, prazosine en captopril.
SYMPATHECTOMIE
Via een operatie kunnen de zenuwen die voor de bloedvernauwing van de handen zorgen worden doorgesneden. Over het nut van een dergelijke operatie bestaat in medische kringen geen overeenstemming.
ANAESTHESIOLOGISCHE METHODEN
Hiervoor wordt u doorverwezen naar een arts die gespecialiseerd is in pijnbestrijding, de anesthesist. Deze kan een zenuwblokkade via het ruggenmerg toedienen om zo de pijn en de vaatvernauwing te verminderen.
WONDBEHANDELING
Wondjes of zweertjes dienen adequaat en snel te worden behandeld om een secundaire infectie te voorkomen. Soms is een ziekenhuisopname nodig.
PIJNSTILLING
Vooral in liggende houding (‘s nachts in bed) kunnen de klachten erg toenemen. Pijnstillers zijn dan voor sommigen onmisbaar.
Wat kunt u zelf doen als u het Raynaud fenomeen heeft ?
- Kou vermijden: handschoenen en dikke sokken dragen, warm aankleden
- Zorg ervoor dat uw woning goed geïsoleerd en verwarmd is.
- Bij klachten na blootstelling aan kou, niet te snel opwarmen, bijv. handen niet direct tegen een warme kachel of boven een hete radiator plaatsen. Zet de handen liever in een bak met (lauw)warm water afgewisseld met wat koud water, net zolang totdat de handen weer op normaal temperatuur zijn.
- Opmerkelijk is dat het verhuizen naar een gebied met een warmer klimaat slechts bij 50% leidt tot vermindering van de klachten.
- Roken staken, vooral wanneer er sprake is van tromboangiitis obliterans (ziekte van Buerger).
- Gebruik van trillende instrumenten vermijden (indien van toepassing)
- Uitlokkende medicamenten, zoals ergotamine preparaten en bètablokkers, stoppen of vervangen.
- Het effect van stoppen van orale anticonceptiepil is wisselend; bij de een leidt het tot vermindering van de klachten, bij de andere niet.
Gaat het Raynaud fenomeen vanzelf over ?
Het beloop is zeer wisselend. Bij patiënten met PRF zijn de verwachtingen het volgende:
– Bij 38% treedt er geen veranderingen op in de loop van de tijd, bij 36% treedt er verbetering op, bij 16% zullen de klachten verergeren en slechts bij 10% zullen de klachten verdwijnen.
– Het ziektebeloop van SRF is in sterke mate afhankelijk van de prognose van de onderliggende ziekte en op de respons hiervan op de voorgeschreven behandeling. Verkorting van de vingers treedt op bij minder dan 5% van de mensen. Bij minder dan 1% treedt vingeramputatie op, terwijl bij 13% huidveranderingen ontstaan aan de vingers ten gevolge van het zuurstoftekort.
Vindt u dit artikel nuttig?