Wat is het Gorlin-syndroom ?
Het Gorlin-syndroom is een zeldzame erfelijke aandoening gekenmerkt door afwijkingen in de huid en in enkele organen. Meest typisch is het optreden van huidkanker (type basaalcelcarcinoom) en cysten in de kaken op vroege leeftijd. Het Gorlin syndroom is niet te genezen, maar wel goed te behandelen. Een andere naam voor het syndroom is “het basaalcelnaevus syndroom”.
Hoe ontstaat het Gorlin-syndroom ?
Het Gorlin-syndroom is een zogenaamde autosomaal dominant erfelijke aandoening. Dat wil zeggen dat het afwijkende gen van één van de ouders is overgenomen. Het afwijkende gen staat bekend als het ‘patched homolog’- gen (PTCH) genoemd. Er zijn studies die aantonen dat het Gorlin-syndroom ook veroorzaakt wordt door veranderingen in een ander gen.
Is het Gorlin syndroom besmettelijk ?
Het Gorlin syndroom is geen infectieziekte en is dus niet besmettelijk. Het is een erfelijke aandoening. Als u het afwijkende gen niet bezit krijgt u dus ook geen Gorlin syndroom.
Wat zijn de symptomen van het Gorlin-syndroom ?
Bij het Gorlin syndroom zitten de afwijkingen zowel in de huid als in andere organen.
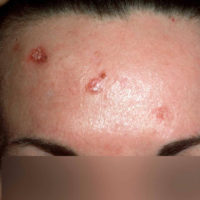
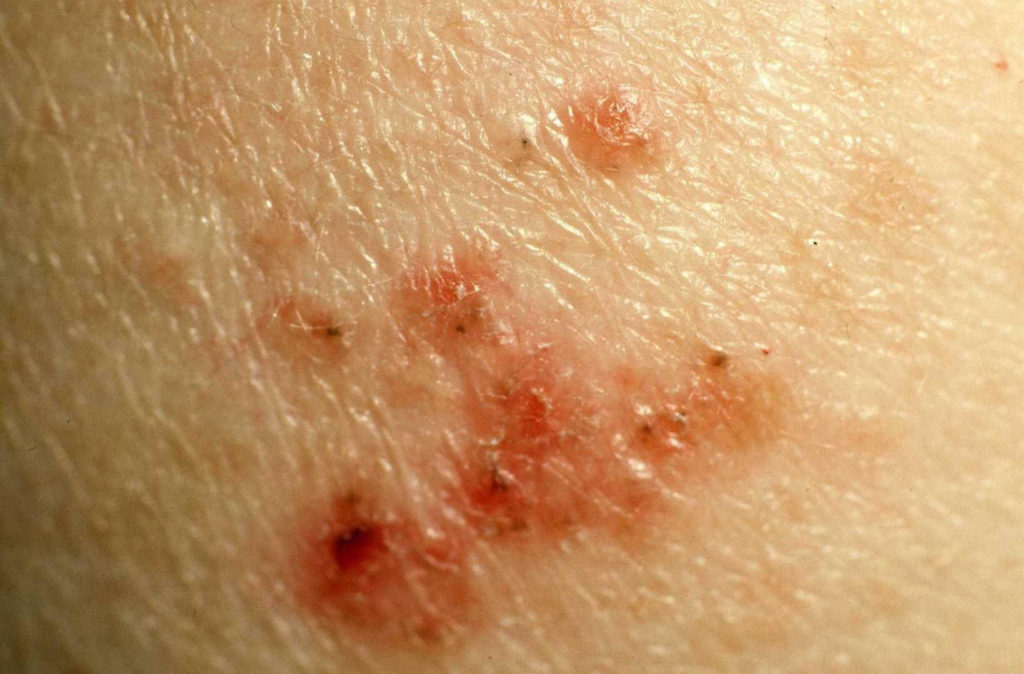
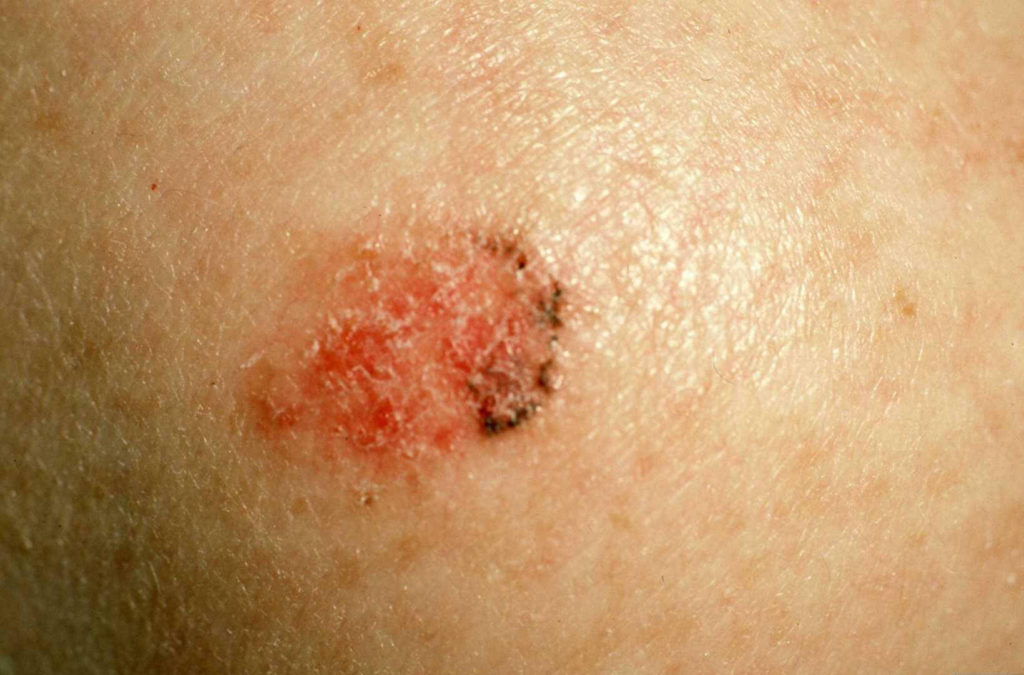
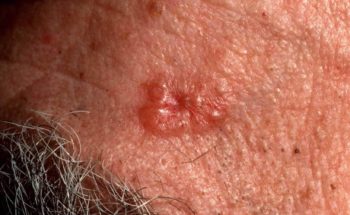
Patiënten met het Gorlin-syndroom krijgen veel basaalcelcarcinomen (hierna afgekort als BCC) . Het BCC is een vorm van huidkanker die in de regel niet uitzaait. Deze vorm van huidkanker komt ook voor bij mensen die geen Gorlin syndroom hebben. Normaal komen BCCs vooral voor bij mensen ouder dan 40 jaar, maar bij het Gorlin-syndroom ontstaan ze al op jonge leeftijd, meestal al vanaf het tiende tot vijftiende levensjaar.
De BCCs die bij het Gorlin syndroom ontstaan zien er in het begin anders uit dan normaliter bij volwassen mensen zonder het Gorlin syndroom. Normaal zien we langzaam groeiende rode of huidkleurige bultjes of knobbeltjes, die in het midden kunnen opengaan tot een zweertje. Bij het Gorlin-syndroom lijken de BCCs in het begin meer op kleine moedervlekken (naevi). Vandaar ook de andere naam “basaalcelnaevus syndroom”. Deze huidafwijkingen kunnen in principe overal op het lichaam voorkomen, maar zijn meestal te vinden in de nek, de hals, in het gezicht of op de schouders, en in mindere mate op de romp. In een later stadium gaan de huidvlekken meer op “gewone” BCCs lijken. Na de puberteit nemen de BCCs snel in aantal toe.
ANDERE HUIDAFWIJKINGEN
Andere huidafwijkingen die voorkomen bij het Gorlin-syndroom zijn putjes in handpalmen of voetzolen, verschillende goedaardige huidgezwellen en cysten. Die cysten kunnen variëren in grootte.
AFWIJKINGEN IN ANDERE ORGANEN
Bij het Gorlin-syndroom zien we ook op andere plaatsen in het lichaam afwijkingen:
- Cysten in de kaak
- Verbrede ribben.
- Een kenmerkend gezicht. Typisch is de relatief grote schedel, eenvooruitstekend voorhoofd, wijd uit elkaar staande ogen en een grote onderkaak.
- Verkalkingen in de hersenen.
- Cysten in het skelet en andere organen.
- Afwijkingen aan de ogen, de hersenen en de geslachtsorganen. Deze komen minder vaak voor.
Niet bij alle mensen met het Gorlin-syndroom zijn alle afwijkingen aanwezig. Dit kan per persoon verschillen. Gemiddeld komt het Gorlin-syndroom bij 60% tot 70% van de mensen met het afwijkende gen volledig tot uiting. Ongeveer 10% van de patiënten met het Gorlin-syndroom ontwikkelen geen basaalcelcarcinomen.
Hoe wordt de diagnose Gorlin-syndroom vastgesteld ?
Omdat het klinisch beeld in het begin nog niet zo duidelijk of volledig is blijft het vaak moeilijk om de diagnose in een vroeg stadium vast te stellen. Bij verdenking op dit syndroom wordt u of uw kind doorverwezen naar een huidarts of kinderarts. Bij twijfelgevallen zal er genetisch onderzoek worden gedaan. In Nederland wordt dit onderzoek verricht in het laboratorium voor DNA- en eiwitdiagnostiek van de afdeling Klinische Genetica van het VU Medisch Centrum in Amsterdam.
Wat is behandeling voor het Gorlin syndroom ?
Behandeling bij het syndroom van Gorlin is erop gericht om de BCCs tijdig te herkennen en te bestrijden. Methodes hiervoor verschillen niet veel van de methodes die gebruikt worden voor de behandeling van “ gewone” BCCs. Alleen radiotherapie is niet geschikt voor mensen met het Gorlin syndroom omdat er nieuwe BCCs kunnen ontstaan in het bestraalde gebied.
Er worden in alle gevallen 2 belangrijke voorwaarden nagestreefd:
- De tumor dient in z’n geheel (radicaal) te worden verwijderd, waardoor de kans voor terugkeer van de tumor zo minimaal mogelijk wordt
- Het mooiste cosmetische eindresultaat dient te worden bereikt.
OPERATIEVE METHODEN
– Excisie met primaire sluiting of schuifplastiek. Onder plaatselijke verdoving wordt de tumor weggesneden waarna de ontstane wond weer gelijk wordt dichtgehecht. Hierbij wordt een marge gezonde huid meegenomen vanwege mogelijke groei buiten de zichtbare begrenzing. Als het niet mogelijk is de wondranden direct te sluiten, zal gebruik worden gemaakt van een techniek waarbij de omgevende huid wordt losgemaakt en opgeschoven in de wond.
– Mohs chirurgie. Dit vindt plaats in een gespecialiseerd centrum. Bij deze techniek haalt de opererende arts in dunne laagjes de tumor weg. Laag voor laag, iedere keer controlerend onder de microscoop. Dit wordt herhaald totdat de tumorplaats geheel tumorcelvrij is. De operatie volgens Mohs is met name geschikt voor (grotere) tumoren op moeilijke plaatsen (neus, oor, mond en bij het oog) en voor recidieftumoren. Deze behandeling kan enkele uren in beslag nemen.
NIET-OPERATIVE METHODEN
– Photo dynamische therapie. Photodynamische therapie is alleen geschikt voor zeer oppervlakkige basaalcelcarcinomen maar heeft voor de patiënt aantrekkelijke cosmetische resultaten. Er hoeft namelijk niet te worden gesneden of gehecht. Op de tumor wordt een crème bevattende een lichtgevoelige stof (methyl aminolevuline zuur (MAL) of 5-amino-levuline zuur (ALA)) aangebracht. Deze stof wordt vrij selectief door de tumorcellen opgenomen. Na een inwerkingperiode van een aantal uren wordt de BCC belicht met een lichtbundel van een golflengte, gelegen in het zichtbare lichtspectrum. In het belichte huiddeel vindt er vervolgens een reactie plaats waardoor het tumorweefsel te gronde gaat. Deze behandeling duurt ruim 3 uur en wordt twee maal gedaan, met 1 week er tussen.
– Immuno-modulerende middelen. Deze middelen worden toegepast bij patiënten met (uitgebreide) kleine oppervlakkige BCCs, bij wie de gebruikelijke behandelmethoden om praktische redenen niet of moeilijk uitvoerbaar zijn. De behandeling met deze middelen kan gewoon thuis worden uitgevoerd.
- Imiquimod is een middel dat het eigen afweersysteem kan helpen bij de bestrijding van de huidkankercellen. De crème dient eenmaal daags gedurende 5 dagen in de week op en rondom de plek te worden aangebracht. De behandeling duurt in totaal 6 weken. Een groot voordeel is dat littekenvorming zelden voorkomt waardoor het cosmetisch resultaat goed is. De genezingkans met imiquimod ligt rond de 80%.
- 5-fluorouracil (5-FU) is een celdodend middel. Na opname door de kankercellen gaan deze cellen te gronde. Tegelijkertijd herstelt het middel de normale groei van de huid. Deze crème wordt tweemaal daags gedurende 3-4 weken aangebracht totdat er een oppervlakkige wond ontstaat. Daarna vindt er een spontaan herstel plaats van de behandelde huid.
-Vismodegib (merknaam : Erivedge ®). Vismodegib is een zogenaamde Hedgehog-remmer, die de groei van basaalcelcarcinomen remt. Dit oraal geneesmiddel kan worden voorgeschreven in zeldzame gevallen van plaatselijk ver gevorderde of uitgezaaide vormen van basaalcelcarcinomen die niet meer in aanmerking komen voor een operatieve verwijdering en/of radiotherapie. Vismedogib wordt ingenomen in een dosis van 150 mg per dag (capsulevorm) gedurende een aantal maanden. Gemelde succespercentages liggen tussen de 30%-43% voor deze geselecteerde gevallen. Belangrijke bijwerkingen zijn spierkrampen, haaruitval, smaakverlies, gewichtsverlies en moeheid.
Wat kunt u zelf nog doen als u het Gorlin syndroom heeft ?
Het BCC zaait weliswaar niet uit, maar heeft wel de neiging om telkens terug te keren. Daarom is het van belang om regelmatig uw huid te inspecteren op terugkeer van de tumor. Omdat er telkens weer nieuwe BCCs kunnen ontstaan is het daarnaast ook van belang om nieuwe nog kleine BCCs te herkennen zodat deze tijdig door uw huidarts kunnen worden behandeld. Op deze pagina vindt u tips hoe u de littekens kan onderzoeken. Tot slot is het van belang om uw huid goed te beschermen tegen de zon. Tips voor verstandig zonnen vindt u op deze pagina.
CONTROLE VAN UW NAGESLACHT
De kans is groot dat kinderen van mensen met het Gorlin-syndroom dit syndroom ook zullen overerven. Wanneer u dit vermoeden heeft is het goed om via uw arts een genetisch onderzoek te laten doen bij uw kind.
Is het Gorlin-syndroom te genezen of blijft u er altijd last van houden ?
Het Gorlin-syndroom is niet te genezen. De BCCs die u in uw leven gaat ontwikkelen zijn echter goed te behandelen. Bovendien zaaien ze niet uit. Het wordt ingewikkelder als de BCCs steeds groter worden waardoor de behandeling ook steeds complexer en mogelijk ingrijpender worden. Het advies is dus om levenslang onder controle te blijven bij een dermatoloog.
In verband met zeldzame hersenafwijkingen worden kinderen die dit syndroom hebben tot 7 jaar gecontroleerd door een neuroloog. Kaakcysten kunnen met behulp van röntgen-foto’s worden opgespoord vanaf de leeftijd van 8 jaar. Uiteraard wordt u doorverwezen naar een passende medische specialist indien er andere inwendige afwijkingen worden gevonden.
Bron
Informatie folder “ Gorlin syndroom” van de Nederlandse Vereniging voor Dematologie en Venereologie. Met dank aan de NVDV.
Vindt u dit artikel nuttig?