Wat is subacute lupus erythematosus (SCLE) ?
Subacute cutane lupus erythematosus (afgekort SCLE) behoort net als de verwante ziektebeelden CDLE en SLE tot het zogenaamd “Lupus Erythematosus (LE) spectrum”. Deze zeldzame aandoening komt vaker voor bij vrouwen (verhouding vrouw: man = 3:1) waarbij de gemiddelde leeftijd van ontstaan rond het 40ste jaar ligt.
Hoe ontstaat SCLE ?
SCLE wordt beschouwd als een auto-immuunziekte. De huidafwijkingen ontstaan door de inwerking van autoantistoffen (= antistoffen gericht tegen lichaamseigen weefsel), in dit geval de zogenaamde “LE antistoffen”. Waarom bij mensen met SCLE deze LE antistoffen zijn ontstaan is niet bekend. Erfelijke factoren lijken een rol te spelen. Bij SCLE zijn er bepaalde factoren die de huidaandoening kunnen doen ontstaan of verergeren. De belangrijkste is zonlicht. Ook sommige geneesmiddelen, infecties, zwangerschap, en mogelijk stress kunnen SCLE uitlokken.
Hoe ziet SCLE eruit ?
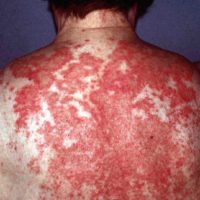
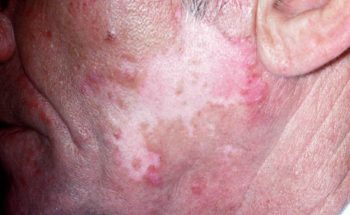
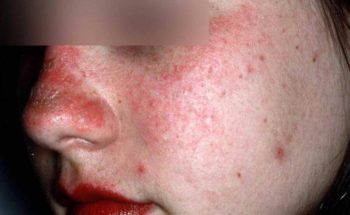
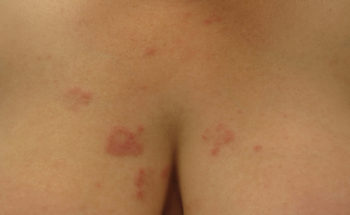
De afwijkingen van SCLE zijn meestal uitgebreid en symmetrisch, d.w.z. (linker- en rechter lichaamshelft gelijk) op het lichaam aanwezig. Over het algemeen bevinden zich talrijke rood-schilferende kleine ronde tot grote ringvormige soms samenvloeiende ringvormige plekken op zonbeschenen huiddelen (= foto distributie) , zoals het gelaat, hals, nek, bovenrug , borst, schouders, onderarmen, handen en vingers. De aandoening kan daarbij sterk lijken op psoriasis, nummulair eczeem of zelfs een huidschimmel. In tegenstelling tot CDLE zijn bij SCLE de huidafwijkingen echter niet verhard of verlittekend. Pigmentverkleuringen van de huid zijn daarbij ook niet gebruikelijk. De afwijkingen genezen daardoor doorgaans zonder littekens.
RELATIE MET SLE
SCLE gaat in 10-50% van de gevallen over in de meer ernstige aandoening “systemische lupus erythematosus” ( afgekort SLE). Sterker nog, bij 50% van de patiënten met SCLE zijn er al afwijkingen aan de inwendige organen die kunnen passen binnen de ziektecriteria voor SLE. SCLE bevindt zich echter nog aan de “goedaardige” kant van het LE-spectrum; afwijkingen aan de nieren en het zenuwstelsel zijn zeldzaam, ten opzichte van SLE.
RELATIE MET ANDERE ZIEKTEN
SCLE komt vaak samen voor met andere auto-immuunziekten zoals reumatoïde artritis (ontsteking van de gewrichten) en het syndroom van Sjögren (w.o. droge mond en droge ogen).
NEONATALE LE
Dit is een bijzondere en tegelijkertijd zeldzame vorm van SCLE die wordt gezien bij pasgeboren baby’s. Behalve huid-en bloedafwijkingen worden deze baby’s geboren met een hartritmestoornis. Neonatale LE is gerelateerd aan de aanwezigheid van bepaalde antistoffen in het bloed die via de moeder is overgedragen. De moeder kan daarbij al bekend zijn met een systeemziekte (bijv. SLE) maar kan ook klinisch volkomen gezond zijn. De huid-en bloedafwijkingen bij neonatale LE verdwijnen spontaan binnen 4-6 maanden; de hartritmestoornis is echter blijvend.
Hoe wordt SCLE vastgesteld ?
1. Huidbiopsie. De diagnose SCLE wordt gesteld onder de microscoop. Hiervoor worden er onder plaatselijke verdoving 2 huidstukjes afgenomen; 1 van de zieke huid en 1 van de normaal uitziende huid.
2. Bloed- en urine onderzoek. Het bloed wordt meestal nagekeken op algemene afwijkingen (bloedarmoede, ontsteking, lever en nieren) en op LE antistoffen. De urine wordt nagekeken of de nieren goed werken; bij SLE kan de nierfunctie aangetast zijn.
3. Lichttesten. Huidaandoeningen binnen het LE-spectrum (CDLE, SCLE en SLE) ontstaan of verergeren in de meeste gevallen bij blootstelling aan UV-A, UV-B en soms zelfs zichtbaar licht. Met behulp van lichttesten kan een lichtovergevoeligheid worden aangetoond; de typische huidafwijkingen bij LE kunnen hiermee achter niet worden gereproduceerd. Lichttesten worden niet routinematig bij LE-patiënten uitgevoerd, omdat meestal op grond van het verhaal van de patiënt en het lichamelijk onderzoek een (zon)lichtovergevoeligheid al bevestigd kan worden.
Hoe wordt SCLE behandeld ?
1. Corticosteroïd crèmes. Indien de afwijkingen beperkt zijn kunnen deze worden behandeld met een sterk werkend corticosteroïd crème. Ook worden deze middelen in combinatie met een tabletten kuur voorgeschreven.
2. Tablettenkuur. Meestal wordt de behandeling gestart met orale middelen die het immuunsysteem onderdrukken. Voorbeelden hiervan zijn anti-malaria middelen, prednisolon, azathioprine, thalidomide en dapson. Deze middelen dienen vaak vele jaren te worden gebruikt. Vanwege de vele bijwerkingen van deze middelen is regelmatige controle door uw arts daarbij nodig.
Wat kunt u zelf doen als u SCLE heeft ?
1. Zonbescherming. Doordat de huidafwijkingen worden verergerd door de zon dient u de huid consequent te beschermen tegen zonlicht, door voordat u de deur uitgaat alle onbedekte plekken in te smeren met een zonwerende crème met een hoge beschermingsfactor (SPF 50+).
2. Regelmatige controle bij uw huidarts. Omdat SCLE kan overgaan in de meer ernstige vorm SLE wordt regelmatig bloed- en urinecontrole geadviseerd.
Wat is de prognose voor SCLE ?
De prognose van SCLE is relatief goedaardig vergeleken met SLE. De klachten die binnen de ziektecriteria van SLE kunnen ontstaan blijven meestal beperkt tot gewrichtsontsteking (pijn en zwelling) en milde afwijkingen in het bloed. De nierfunctie blijft over het algemeen niet aangetast.
Vindt u dit artikel nuttig?