Wat is artritis psoriatica ?
Artritis Psoriatica, afgekort AP, is een pijnlijke, reumatische ziekte die wordt gekenmerkt door chronische ontstekingen in de gewrichten en huidklachten. Vooral de gewrichten van de handen en voeten, de knieën, de polsen en de enkels zijn vaak aangedaan. Deze ziekte ontstaat bij zo’n 20% van de mensen die aan de huidziekte psoriasis lijdt en ontstaat, evenals reumatoïde artritis (RA), door een fout in het immuunsysteem. Hoewel mensen met AP vaak eerst symptomen van psoriasis ontwikkelen, is dit niet bij iedereen het geval. In sommige gevallen ontwikkelt men de huidziekte psoriasis pas vele jaren nadat de gewrichtsontstekingen zijn ontstaan. De diagnose kan hierdoor bemoeilijkt worden. Ook de intensiteit van de symptomen kan van patiënt tot patiënt verschillen. Sommige mensen hebben nauwelijks huidklachten maar heel veel last van de gewrichten of juist andersom.
Hoe ontstaat artritis psoriatica
De chronische ontstekingen ontstaan door een fout in het afweersysteem. Het afweersysteem reageert normaal gesproken op schadelijke indringers (zoals bijvoorbeeld bacteriën) met een ontsteking; het lichaam tracht hiermee de indringer onschadelijk te maken. Zodra de indringer is opgeruimd, stopt dit proces. Bij mensen met AP is dit niet het geval en valt het immuunsysteem de eigen lichaamscellen aan; in dit geval voornamelijk de gewrichten. AP wordt dan ook wel een auto-immuunziekten genoemd. De precieze oorzaak van deze verstoring van het immuunsysteem is nog niet bekend. AP is niet erfelijk, al komt het in sommige families vaker voor dan in andere. De genetische opbouw van een mens kan wel van invloed zijn op het krijgen van AP, maar ook andere factoren bepalen mede of de ziekte wel of niet geactiveerd wordt.
WAT GEBEURT ER IN HET GEWRICHT ?
In het eerste stadium van AP raakt het slijmvlies aan de binnenkant van het gewrichtskapsel (synoviale membraan) ontstoken. Deze synoviale membraan en het synoviale vocht zorgen voor de beweeglijkheid van de gewrichten. De ontstoken synoviale membraan zwelt op en er komen meer en meer ‘ontstekingscellen’ het vocht binnen. Op den duur raken ook de andere weefsels in de gewrichten (zoals kraakbeen en bot) ontstoken. Pijn en stijfheid zijn een direct gevolg. De ontstekingen en dikker wordende synoviale membraan tasten bot, kraakbeen, pezen en banden aan. Hierdoor ontstaat lokaal veel schade aan het gewricht. Niet adequaat behandelde AP kan, door vergroeiing van de gewrichten, tot blijvende invaliditeit leiden. Eenmaal ontstane schade is onomkeerbaar.
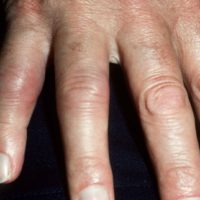
Hoe ziet artritis psoriatica eruit ?
De symptomen van AP kunnen soms minder duidelijk aanwezig zijn. Het komt hierdoor helaas regelmatig voor dat de symptomen niet tijdig herkend worden; dit wordt mede veroorzaakt doordat in het bloed afwijkingen die wijzen op het hebben van de ziekte moeilijk terug te vinden kunnen zijn. Ondanks het feit dat ook de pijn in de gewrichten soms minder is, kan de schade aan de gewrichten door bijvoorbeeld bot-erosies, even groot zijn. Enkele kenmerkende symptomen van AP zijn:
– ochtendstijfheid gedurende meerdere weken;
– pijnlijke en ontstoken gewrichten (niet symmetrisch);
– pijnlijke nek en rug;
– overmatige vermoeidheid;
– pijnlijke zwellingen aan de laatste vinger- en teengewrichtjes.
– achillespees vaak aangedaan
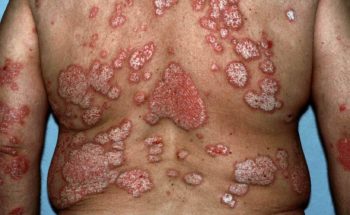
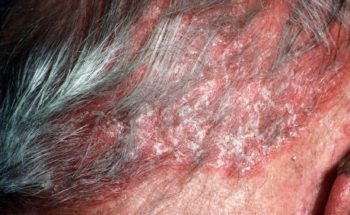
Op de huid kunnen zich de volgende symptomen voordoen:
– Schilfering, jeuk en roodheid
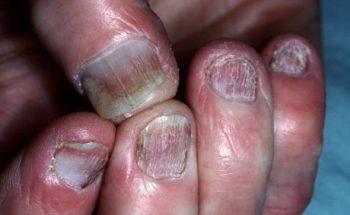
Deze symptomen kunnen zich overal op het lichaam voordoen en zijn lang niet bij iedereen even duidelijk en hevig aanwezig. Ook hoeven ze niet allemaal tegelijkertijd voor te komen. Bij 25% van de patiënten met AP zijn de gewrichtsklachten het eerst merkbaar. In 75% van de gevallen zijn echter de huidsymptomen het eerst zichtbaar. Tevens kunnen er veranderingen aan het nagelbed en de nagels optreden. In 85% van de patiënten met psoriasis aan de nagels is ook AP gevonden.
Hoe wordt artritis psoriatica vastgesteld
De diagnose van AP wordt gesteld op grond van :
– de voorgeschiedenis (o.a. heeft de patiënt ook psoriasis ?, komt het in de familie voor ?)
– het lichamelijk onderzoek
– bloedonderzoek
– röntgenfoto
AP dient voornamelijk te worden onderscheiden van een andere auto-immuunziekte, reumatoïde artritis. Uw dermatoloog zal voor het stellen van de diagnose AP en voor het instellen van eventuele behandeling en begeleiding doorverwijzen naar de rheumatoloog.
Wat is de behandeling van artritis psoriatica
De behandeling van patiënten met AP is vooral gericht op het verminderen van de gewrichtsklachten en het remmen van de ziekte-activiteit en de daarmee samenhangende gewrichtsbeschadiging.
ONTSTEKINGSREMMERS
In het algemeen worden 2 soorten ontstekingsremmers gebruikt; de NSAID’s (niet steroïde anti-inflammatoire geneesmiddelen) en de steroïden.
1. NSAID’s worden tegenwoordig vooral toegepast om symptomen als pijn, zwelling en stijfheid te verminderen. Voorbeelden van NSAID’s zijn: ibuprofen, naproxen en diclofenac.
2. Corticosteroïden of glucosteroïden, zoals bijvoorbeeld prednison en prednisolon, onderdrukken ook de ontstekingsactiviteit, zodat er minder pijn en zwelling in de gewrichten optreedt. Deze middelen zijn tevens in staat gewrichtsschade enigszins te remmen
DMARD’S
Omdat de meeste gewrichtsschade al in de eerste twee jaar van de ziekte begint, is de ideale behandeling vooral een snelle behandeling in een vroeg stadium van de ziekte. Er zijn geneesmiddelen die naast de symptoomverlichting ook de activiteit van de ziekte zelf onderdrukken. Deze geneesmiddelen heten DMARD’s (Disease Modifying Anti-Rheumatic Drugs), zoals bijvoorbeeld methotrexaat en sulfasalazine. DMARD’s worden voorgeschreven door de medisch specialist. Omdat DMARD’s gewrichts- en kraakbeenbeschadiging kunnen remmen en voorkomen, is het belangrijk dat de huisarts de patiënt snel doorverwijst. Veel patiënten boeken een aantoonbare verbetering met behulp van deze medicatie, maar gewrichtsschade kan ook met DMARD’s niet geheel voorkomen worden.
BIOLOGISCHE DMARD’S (BIOLOGICALS)
Wanneer de DMARD’s niet (meer) effectief blijken te zijn, kan de overstap naar behandeling met biologische DMARD’s gemaakt worden. Biologische DMARD’s worden ook wel biologicals genoemd. Soms wordt de behandeling met biologicals gecombineerd met DMARD’s. Om in aanmerking te komen voor biologische DMARD’s moet de patiënt voldoen aan bepaalde criteria, uw reumatoloog en dermatoloog kunnen u daarover informeren. Bij patiënten met AP worden vooral TNF-alpha-remmers gebruikt. Gebleken is dat deze patiënten een sterk verhoogde hoeveelheid TNF-alpha in hun lichaam hebben. Hierdoor worden ontstekingen in de gewrichten steeds opnieuw aangewakkerd. Tevens veroorzaakt een teveel aan TNF-alpha bij AP de onregelmatigheden van de huid. Een voordeel van de behandeling met biologicals is het feit dat zij zowel de symptomen in de gewrichten als op de huid en de nagels aanpakken.
TNF-ALPHA
TNF-alpha (Tumor Necrosis Factor) is een ontstekingsstimulerende stof, die van nature in het lichaam aanwezig is. De voornaamste taak van deze stof is het op gang brengen en in stand houden van ontstekingen. TNF-alpha behoort tot de groep van boodschappersstoffen (cytokinen); stoffen door middel waarvan ontstekingscellen met elkaar communiceren. De stoffen hechten zich op specifieke ontvanger-cellen van het afweersysteem om hun boodschap door te geven en spelen zo een belangrijke rol in het ontstekingsproces. Biologicals, zoals TNF-remmers, zorgen ervoor dat deze cytokinen zich niet aan deze zogenaamde receptoren (ontvangers) kunnen hechten, zodat de boodschap (‘ontsteken!’) niet overkomt. Op deze wijze worden ontstekingen geremd en voorkomen.
Wat kunt u zelf aan artritis psoriatica doen
BEGELEIDING
Het is belangrijk dat u regelmatig onder controle blijft bij uw behandelend medisch specialist. Niet alleen bewaakt hij of zij uw medicatie en houdt hij of zij het verloop van uw ziekte in de gaten, de specialist kan ook uw vragen beantwoorden en u advies geven als dat nodig is. De reumatoloog zal zich vooral bezig houden met uw gewrichtsklachten en de dermatoloog met de huidklachten. Als u biologicals gebruikt is het van belang dat uw behandelende artsen hierover onderling overleggen. Soms worden taken van de specialisten overgenomen door een consulent en eventueel gespecialiseerde verpleegkundige. Ook hij of zij kan u van belangrijke informatie voorzien, vooral op praktisch gebied.
LEVEN MET AP
Het is nogal wat om te horen dat je een chronische ziekte hebt. Voor een chronische ziekte is immers nog geen genezing gevonden en in veel gevallen trekt het een zware wissel op de kwaliteit van leven. AP brengt niet alleen gevolgen voor uw leven met zich mee. Ook uw partner, uw kinderen, uw familie en uw vrienden of collega’s zullen moeten leren leven met uw ziekte. AP geeft een wisselend ziektebeeld. Het gaat soms perioden veel beter en dan weer een tijdlang slechter. Het is vaak moeilijk uit te leggen aan uw omgeving waarom u de ene dag wel iets kunt en de andere dag niet. Toch ligt daar nu precies de oplossing. Probeer het uit te leggen, zorg ervoor dat mensen begrip krijgen voor uw situatie. Misschien is dat uitleggen in het begin wel wat vermoeiend; op de lange duur heeft u daar veel baat bij.
Wat zijn de vooruitzichten voor artritis psoriatica
Hoe AP verloopt, is niet te voorspellen. De ziekte kan een mild karakter hebben, maar kan ook net zo ernstig verlopen als bijvoorbeeld Reumatoïde Artritis. AP is een chronische ziekte, dit betekent dat er geen genezing mogelijk is, wel kunnen de symptomen van de ziekte worden verlicht en tegenwoordig kan de voortgang van de ziekte ook geremd worden als men er tenminste op tijd bij is. Vooral bij mensen met AP die veel last van de huid hebben, kan de ziekte ook psychische klachten veroorzaken. Bagatelliseer dit niet, praat erover met uw arts en zoek samen naar een oplossing.
Vindt u dit artikel nuttig?
Vraag het de huidarts
De meest gestelde vragen over Psoriasis op een rijtje.- Kan een persoon meerdere vormen van psoriasis hebben?
- Waarom wordt mijn psoriasis vaak erger in de winter?
- Wordt psoriasis veroorzaakt door verkeerde voeding ?
- Wat kan ik doen tegen psoriasis aan mijn nagels ?
- Wat heeft een keelinfectie met psoriasis te maken ?
- Kunnen zwangeren met psoriasis zonder problemen hormoonzalven gebruiken ?
- Heeft stress een slechte invloed op psoriasis ?
- Kan psoriasis ook op kinderleeftijd ontstaan ?
- Tast psoriasis alle delen van het lichaam aan ?
- Is psoriasis te genezen ?
- Is psoriasis erfelijk? Krijgen mijn kinderen later ook psoriasis ?
- Is psoriasis besmettelijk ?
- Wat veroorzaakt psoriasis ?
- Helpt een kuur aan de Dode Zee tegen psoriasis ?